Le zona, provoqué par la réactivation du virus varicelle-zona, est souvent perçu simplement comme une éruption cutanée douloureuse. Toutefois, les complications qui peuvent en découler, notamment les séquelles neurologiques, méritent une attention particulière. Les douleurs neuropathiques et les troubles sensoriels peuvent persister bien après la disparition des lésions cutanées, causant un impact significatif sur la qualité de vie des patients. Explorons en profondeur le lien entre ces séquelles neurologiques et la douleur associée au zona.
Comprendre le zona et ses implications neurologiques
Le zona, également connu sous le nom d’herpès zoster, est une infection virale qui résulte de la réactivation du virus varicelle-zona, présent dans l’organisme après un épisode de varicelle. En effet, une personne qui a eu la varicelle peut développer le zona des années plus tard, lorsque le système immunitaire est affaibli. La maladie se manifeste généralement par une éruption cutanée douloureuse, caractérisée par des vésicules apparaissant en bandes le long d’un nerf.
Les symptômes initiaux, notamment la douleur, la sensation de brûlure et les démangeaisons, peuvent être facilement confondus avec d’autres affections dermatologiques. Cependant, l’importance de cette pathologie dépasse le cadre de la peau. En effet, près de 10 à 15 % des personnes qui ont souffert d’un zona développent des complications neurologiques, dont l’algie post-zona (ou névralgie post-zostérienne) est la plus fréquente. Cette douleur neuropathique chronique peut devenir une préoccupation majeure, souvent invalidante, touchant la vie quotidienne des patients.
Les mécanismes de la douleur neuropathique post-zona
La douleur post-zostérienne résulte principalement de l’atteinte des nerfs causée par l’inflammation et les lésions du ganglion spinal lors de la poussée virale. Le virus endommage les fibres nerveuses, et même après la guérison des lésions cutanées, ces nerfs peuvent continuer à envoyer des signaux de douleur. Ce phénomène, connu sous le nom d’allodynie, se manifeste par une sensibilité accrue à la douleur même face à des stimuli normalement indolores.
Les douleurs neuropathiques peuvent se présenter sous différentes formes. Les patients décrivent souvent cette douleur comme des brûlures cutanées, des décharges électriques, ou encore des sensations de picotements. Cela peut conduire à une dégradation significative de leur qualité de vie, affectant non seulement leur bien-être physique mais aussi leur santé mentale.
Voici un aperçu des mécanismes associés à la douleur neuropathique post-zona :
- Propagation du virus : La réactivation du virus peut provoquer une inflammation nerveuse intense, affectant la conduction des signaux nerveux.
- Inflammation chronique : La persistance de l’inflammation peut aboutir à une transformation durable des circuits neuronaux, entraînant une douleur chronique.
- Dysfonction du système nerveux : Les lésions nerveuses peuvent affecter la sensibilité, causant des troubles sensoriels et des déficit neurologiques.
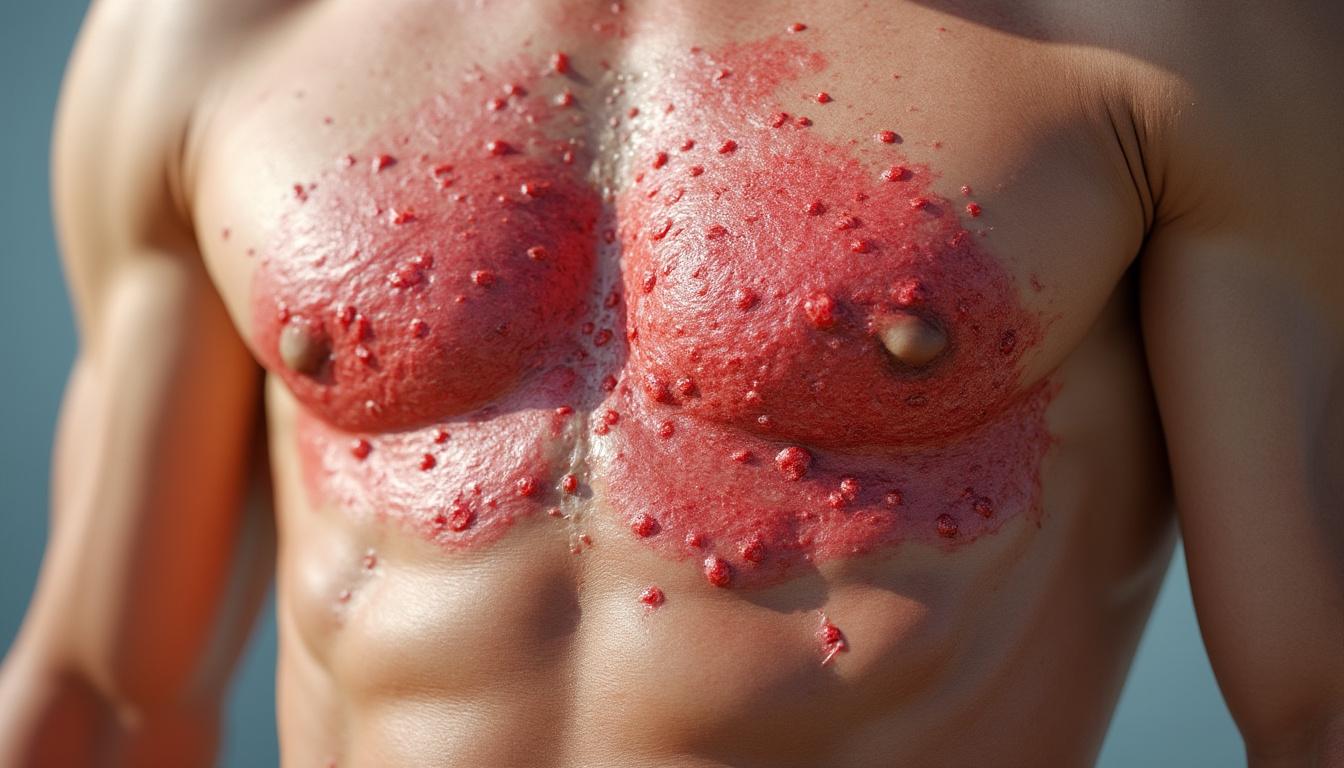
Épidémiologie et évolutions des conséquences neurologiques
En France, l’incidence du zona est en constante augmentation, tout comme celle de l’algie post-zona. Environ 3 à 5 cas d’ormes algiques pour 1000 personnes par an sont observés chez les plus de 50 ans, avec des chiffres qui augmentent significativement chez les personnes âgées. D’après les prévisions pour 2025, le vieillissement de la population pourrait entraîner une hausse de 15 à 20 % des cas.
La douleur post-zostérienne semble toucher particulièrement les patients âgés de plus de 60 ans. En effet, lorsque le zona survient à un âge avancé, les risques de développer des séquelles neurologiques augmentent. Cela s’explique en partie par la diminution de la régénération nerveuse et du système immunitaire dans cette tranche d’âge.
Tableau récapitulatif des statistiques sur le zona et l’algie post-zona
| Groupe d’âge | Incidence du Zona | Prévalence de l’Algie Post-Zona |
|---|---|---|
| 50-60 ans | 3-5 pour 1000 | 10-15 % |
| 60-70 ans | 5-10 pour 1000 | 15-20 % |
| Plus de 80 ans | 10-15 pour 1000 | 20 % ou plus |
Loin d’être qu’un sujet de santé isolé, l’impact socio-économique de ces douleurs neuropathiques est majeur. Les coûts directs, tels que les consultations médicales, et les coûts indirects, tels que les arrêts de travail liés à ces douleurs, représentent une charge importante pour le système de santé français et la société.
Facteurs de risque de complications neurologiques
Les complications neurologiques du zona ne touchent pas tout le monde, mais plusieurs facteurs de risque ont été identifiés. Comprendre ces facteurs peut aider à instaurer des mesures préventives et à adapter les traitements.
Thématique des facteurs de risque
Les facteurs de risque peuvent être classés en deux catégories principales : les facteurs personnels et ceux liés à l’épisode de zona lui-même.
- Âge : Le risque de complications augmente avec l’âge, un facteur notable chez les personnes de plus de 60 ans.
- Système immunitaire affaibli : Les individus immunodéprimés, notamment ceux ayant subi une chimiothérapie ou des transplantations, présentent un risque accru.
- Localisation des lésions : Les éruptions cutanées au niveau du visage ou des zones anatomiques riches en nerfs, comme le zona ophtalmique, sont particulièrement préoccupantes.
Il est également essentiel de noter l’impact de la douleur initiale lors de l’épisode de zona. Plus les douleurs sont intenses pendant cette phase aiguë, plus le risque de douleurs chroniques par la suite est élevé.

Reconnaître et diagnostiquer l’algie post-zona
La reconnaissance des symptômes de l’algie post-zona est cruciale pour la mise en place d’une prise en charge adéquate. Les douleurs peuvent se manifester sous différentes formes et intensités, ce qui complique parfois le diagnostic.
Les principaux symptômes
Les symptômes de l’algie post-zona incluent :
- Douleur persistante : Une douleur qui se prolonge au-delà de trois mois après la résolution des lésions cutanées, souvent décrite comme une brûlure intense.
- Allodynie : Sensibilité accrue aux stimuli normalement indolores, telle que la simple pression des vêtements sur la peau.
- Troubles sensoriels : Engourdissements, picotements ou hypersensibilité dans la région touchée.
En termes de diagnostic, l’examen clinique reste essentiel. Les antécédents médicaux du patient jouent un rôle capital dans l’évaluation. Il est important de demander des détails sur l’épisode de zona, notamment la localisation des lésions et l’intensité de la douleur experienced. Dans certains cas, des tests de conduction nerveuse ou d’imagerie peuvent être nécessaires pour écarter d’autres affections.
Tableau des symptômes de l’algie post-zona
| Symptômes | Description |
|---|---|
| Douleur chronique | Persistante, décrite comme brûlante, décharge électrique, voire intense. |
| Allodynie | Douleur provoquée par des stimuli non douloureux (comme le contact des vêtements). |
| Troubles sensoriels | Engourdissements et hypersensibilité de la zone touchée. |
Disponibilité et types de traitements pour l’algie post-zona
Le traitement de l’algie post-zona nécessite une approche multidisciplinaire, car il peut s’avérer complexe. Plusieurs options thérapeutiques existent, allant des médicaments aux approches non médicamenteuses.
Les traitements médicamenteux disponibles
Les traitements de première ligne comprennent généralement :
- Anticonvulsivants : Médicaments comme la gabapentine ou la prégabaline, qui ont montré une efficacité dans la réduction de la douleur neuropathique avec des taux de réponse allant de 50 à 70 %.
- Antidépresseurs : Les antidépresseurs tricycliques, tels que l’amitriptyline, sont également utilisés pour leur capacité à moduler la douleur.
- Patchs de lidocaïne : Utilisés localement, ils offrent un soulagement des douleurs sans effets secondaires significatifs.
Dans certains cas plus sévères, des traitements non médicamenteux, tels que l’acupuncture ou la neurostimulation transcutanée, peuvent apporter un bénéfice. De plus, la prise en charge psychologique est souvent recommandée afin d’aider les patients à gérer l’impact psychologique de la douleur chronique.
Tableau récapitulatif des traitements de l’algie post-zona
| Type de traitement | Exemples | Éfficacité |
|---|---|---|
| Médicaments | Gabapentine, Amitriptyline | 50-70 % de réponse |
| Traitements topiques | Patchs de lidocaïne | Significatif |
| Approches non médicamenteuses | Acupuncture, Neurostimulation | Variable, mais bénéfiques pour certains patients |
Innovations récentes dans le traitement de l’algie post-zona
Les années 2024-2025 marquent une période d’innovations notables dans le traitement de l’algie post-zona. Ces avancées offrent des perspectives encourageantes pour les personnes touchées par cette maladie.
Nouveaux traitements prometteurs
V plusieurs recherches ont abouti à la découverte de nouvelles molécules et approches :
- Crisugabalin : Un nouveau médicament de la classe des gabapentinoïdes qui a montré une réduction significative de la douleur avec moins d’effets secondaires.
- Valacyclovir à faible dose : Une étude récente a indiqué que ce médicament pourrait non seulement traiter l’épidémie de zona mais également prévenir les douleurs neuropathiques postérieures.
- Bloc du plan érecteur du rachis : Une technique d’anesthésie régionale prometteuse qui pourrait offrir un soulagement prolongé avec une seule injection.
Ces innovations rendent la gestion de l’algie post-zona plus efficace et personnalisée, offrant un espoir à de nombreux patients qui souffrent de douleurs chroniques et invalidantes.
Vivre au quotidien avec des douleurs neuropathiques : Conseils pratiques
Vivre avec une algie post-zona nécessite des ajustements dans le quotidien des personnes affectées. Il est essentiel d’adopter des stratégies pour gérer la douleur et le stress quotidien.
Stratégies de gestion de la douleur
Voici quelques conseils pratiques pour mieux vivre avec cette condition :
- Aménagement de l’environnement : Créer un espace de vie confortable, en optant pour des vêtements doux et respirants.
- Pratiques anti-stress : Techniques comme la méditation, le yoga ou la relaxation musculaire peuvent réduire la perception de la douleur.
- Activité physique : Maintenir une activité physique légère, comme la marche, peut aider à garder une bonne santé physique et mentale.
Il est essentiel pour les patients de suivre régulièrement des consultations médicales pour adapter les traitements selon l’évolution des symptômes. N’hésitez pas à discuter ouvertement avec votre médecin des difficultés que vous rencontrez au quotidien.
Les complications possibles liées à l’algie post-zona
Les complications associées à l’algie post-zona peuvent avoir des conséquences à long terme. Outre la douleur elle-même, d’autres aspects doivent être pris en compte.
Répercussions psychologiques
La souffrance chronique liée à l’algie post-zona peut déboucher sur des complications psychologiques, telles que :
- Dépression : Les études montrent que 30 à 40 % des patients développent des symptômes dépressifs liés à la douleur persistante.
- Anxiété : Vivre avec une douleur chronique peut engendrer une inquiétude constante, entraînant des troubles anxieux.
- Isolement social : La douleur peut amener les patients à éviter des interactions sociales, entraînant une détérioration des relations avec l’entourage.
Il est essentiel de prendre en compte ces aspects et d’intégrer des approches psychologiques dans la prise en charge, afin d’assurer un soutien complet aux patients.
Tableau des complications psychologiques liées à l’algie post-zona
| Complications | Prévalence |
|---|---|
| Dépression | 30-40 % des patients |
| Anxiété | Variable, souvent sous-estimée |
| Isolement social | Fréquent dans les cas de douleur chronique |
FAQ
Qu’est-ce que l’algie post-zona ?
L’algie post-zona est une douleur neuropathique chronique qui persiste après la guérison du zona. Elle est causée par des lésions nerveuses dues à la réactivation du virus varicelle-zona, et touche environ 10 à 15 % des personnes ayant eu un zona.
Quels sont les facteurs de risque de développer une algie post-zona ?
Les principaux facteurs de risque incluent l’âge (surtout chez les plus de 60 ans), un système immunitaire affaibli, et l’intensité de la douleur lors de l’épisode initial de zona.
Comment diagnostiquer une algie post-zona ?
Le diagnostic repose sur l’examen clinique et l’historique du patient, notamment les antécédents de zona et la description des symptômes douloureux. Des examens complémentaires peuvent être requis dans certains cas.
Quels traitements sont disponibles pour soulager l’algie post-zona ?
Les traitements incluent des anticonvulsivants comme la gabapentine, des antidépresseurs, des patchs de lidocaïne, et des approches non médicamenteuses comme l’acupuncture.
Est-il possible de prévenir l’algie post-zona ?
La prévention de l’algie post-zona repose principalement sur la prévention du zona lui-même, notamment grâce à la vaccination et à un traitement antiviral précoce lorsque le zona survient.